A fissura anal é uma ferida que se manifesta como um corte no canal anal, podendo ser superficial e aguda, ou profunda nos casos mais difíceis e crônicos. Pode atingir homens e mulheres, sendo mais comum em adultos jovens, embora possa ocorrer em qualquer faixa etária. Os sintomas mais comuns da fissura anal são: dor e sangramento. Pode surgir em consequência de evacuação difícil, com fezes ressecadas, ou ainda devido a diarreia. Nos casos crônicos é comum surgir, na borda anal que corresponde à fissura do canal, um espessamento de pele, às vezes inflamada ou tumefeita, chamado Plicoma. É também comum surgir, internamente, um espessamento de papila anal, conhecido como papila hipertrófica. O tratamento clínico da fissura anal permite curar a maioria dos casos, sendo importante melhorar a função intestinal e a consistência das fezes. Entretanto, algumas fissuras podem estar associadas a outros problemas, como por exemplo a doença de Crohn. Como tratamento para as fissuras comuns, podem ser indicadas pomadas anestésicas em associação a medicações que controlam a hipertonia esfincteriana, muito frequente nos portadores de fissura. Nos casos crônicos, persistentes, e sem resposta ao tratamento clínico, pode ser indicado o tratamento cirúrgico.
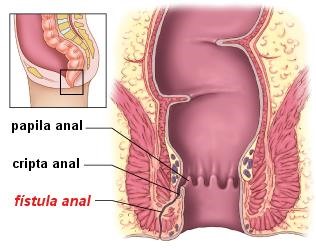 A fístula anal pode surgir como resultado da evolução natural de um abscesso localizado na região anorretal. Estes abscessos podem regredir. Entretanto, podem evoluir com drenagem espontânea (ou cirúrgica) da secreção (pus). Nestes casos, o espaço antes ocupado pela secreção purulenta não cicatriza totalmente após drenagem, formando então um canal que comunica o interior da região anorretal com alguma parte externa do ânus. A este canal ou trajeto dá-se o nome de fístula. Quando se forma, é raro que a fístula desapareça espontaneamente. O tratamento clínico é pouco eficaz, sendo geralmente indicado o tratamento cirúrgico. Para alguns tipos de fístula o tratamento cirúrgico mais apropriado é a aplicação do seton ou Sedenho (um fio cirúrgico ou cateter passado por dentro do trajeto). Este sedenho permanece no local por determinado tempo, curto ou prolongado, sempre de acordo com o caso. Outros tipos de cirurgia são indicados, conforme as características do trajeto fistuloso encontrado. Atualmente a ressonância magnética e a ultrassonografia 3D são exames que auxiliam o cirurgião na localização ou mapeamento destes trajetos antes do planejamento cirúrgico.
A fístula anal pode surgir como resultado da evolução natural de um abscesso localizado na região anorretal. Estes abscessos podem regredir. Entretanto, podem evoluir com drenagem espontânea (ou cirúrgica) da secreção (pus). Nestes casos, o espaço antes ocupado pela secreção purulenta não cicatriza totalmente após drenagem, formando então um canal que comunica o interior da região anorretal com alguma parte externa do ânus. A este canal ou trajeto dá-se o nome de fístula. Quando se forma, é raro que a fístula desapareça espontaneamente. O tratamento clínico é pouco eficaz, sendo geralmente indicado o tratamento cirúrgico. Para alguns tipos de fístula o tratamento cirúrgico mais apropriado é a aplicação do seton ou Sedenho (um fio cirúrgico ou cateter passado por dentro do trajeto). Este sedenho permanece no local por determinado tempo, curto ou prolongado, sempre de acordo com o caso. Outros tipos de cirurgia são indicados, conforme as características do trajeto fistuloso encontrado. Atualmente a ressonância magnética e a ultrassonografia 3D são exames que auxiliam o cirurgião na localização ou mapeamento destes trajetos antes do planejamento cirúrgico.
O abscesso anorretal se manifesta como bolsa de secreção purulenta (pus) e pode surgir em qualquer região superficial ou profunda da região anal e perianal, bem como em torno do reto. As causas mais comuns de abscesso são: fissura anal, inflamação das criptas anais, evacuação difícil e traumática, corpos estranhos ingeridos inadvertidamente junto com os alimentos (p.ex.: fragmentos de osso, espinha de peixe, próteses dentárias, palito de dente). Conforme já mencionado, sua resolução pode resultar na formação de uma fístula anal, em alguns casos.
 É uma condição que surge geralmente na idade adulta. Surge pelo enfraquecimento da parede do intestino grosso (cólons), fazendo com que apareçam divertículos – pequenas bolsas na parede intestinal. Dentro delas pode ocorrer a retenção (impactação) de coprolitos que são pequenos fragmentos de fezes endurecidas. Estes coprolitos retidos por muito tempo podem, então, provocar inflamação do divertículo.
É uma condição que surge geralmente na idade adulta. Surge pelo enfraquecimento da parede do intestino grosso (cólons), fazendo com que apareçam divertículos – pequenas bolsas na parede intestinal. Dentro delas pode ocorrer a retenção (impactação) de coprolitos que são pequenos fragmentos de fezes endurecidas. Estes coprolitos retidos por muito tempo podem, então, provocar inflamação do divertículo.

 A fístula anal pode surgir como resultado da evolução natural de um abscesso localizado na região anorretal. Estes abscessos podem regredir. Entretanto, podem evoluir com drenagem espontânea (ou cirúrgica) da secreção (pus). Nestes casos, o espaço antes ocupado pela secreção purulenta não cicatriza totalmente após drenagem, formando então um canal que comunica o interior da região anorretal com alguma parte externa do ânus. A este canal ou trajeto dá-se o nome de fístula. Quando se forma, é raro que a fístula desapareça espontaneamente. O tratamento clínico é pouco eficaz, sendo geralmente indicado o tratamento cirúrgico. Para alguns tipos de fístula o tratamento cirúrgico mais apropriado é a aplicação do seton ou
A fístula anal pode surgir como resultado da evolução natural de um abscesso localizado na região anorretal. Estes abscessos podem regredir. Entretanto, podem evoluir com drenagem espontânea (ou cirúrgica) da secreção (pus). Nestes casos, o espaço antes ocupado pela secreção purulenta não cicatriza totalmente após drenagem, formando então um canal que comunica o interior da região anorretal com alguma parte externa do ânus. A este canal ou trajeto dá-se o nome de fístula. Quando se forma, é raro que a fístula desapareça espontaneamente. O tratamento clínico é pouco eficaz, sendo geralmente indicado o tratamento cirúrgico. Para alguns tipos de fístula o tratamento cirúrgico mais apropriado é a aplicação do seton ou 

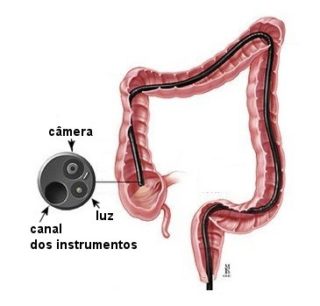 e um sistema de iluminação. Através desse equipamento é possível diagnosticar um
e um sistema de iluminação. Através desse equipamento é possível diagnosticar um